Vagotomie
W.-J. Stelter, T. Morlang, S. Löwenthal
Wir stellen eine Technik vor, die wir zur Behandlung des komplizierten Ulcus duodeni anwenden: Die laparoskopische Vagotomie. Die chirurgische Behandlung des Ulcusleidens trat seit Einführung der H 2-Blocker und Protonenpumpenhemmer und zuletzt durch die erfolgreiche Helicobactereradikation immer mehr in den Hintergrund. Schlechte Complience und ökonomische Gründe rechtfertigen aber auch heute noch die Operation, insbesondere bei Komplikationen der Ulcuskrankheit. Wir sehen die Indikation zur Vagotomie
1.) bei chronisch-rezidivierenden Ulcera unter medikamentöser Behandlung, z. B. durch magelnde Compliance des Patienten.
2.) bei der Ulcusblutung.
3.) bei der Ulcusperforation, wenn vom Zustand her möglich, je nachdem wie ausgeprägt die Oberbauchperitonitis ist.
Eine Ausnahme bei der Blutung stellt derzeit noch das Hinterwandulcus mit Gefäßstumpf dar. Hier würden wir wegen der besseren Versorgungsmöglichkeit die offene Vagotomie und Umstechung der Gefäße bevorzugen.
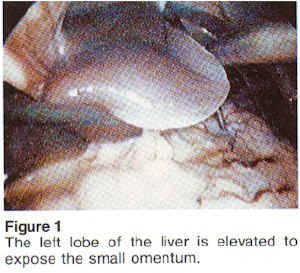
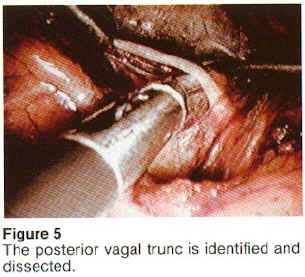
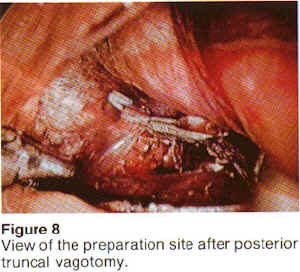
Die Operative Technik führen wir als posteriore, trunculäre Vagotomie und anteriore, lineare Magenresektion durch (nach Taylor/Gomez-Ferrer), hierbei wird der hintere Vagusast am Oesophagus zwischen Klips durchtrennt und auf eine Strecke von ca. 1 cm reseziert. Statt der beim offenen Vorgehen üblichen einzelnen Ligatur der zur Magenvorderwand ausstrahlenden Äste wird eine Magenfalte mit Haltenähten angehoben und mit dem linearen Klammernahtgerät ein ca. 1 cm breiter Streifen vom Krähenfuß bis zum Hiss’schen-Winkel bis zur Magenvorderwand reseziert und auf diese Weise alle, auch die kleinsten Nervenfasern durchtrennt. Im gleichen Arbeitsgang erfolgt die simultane Reanastomosierung, die Technik ist einfach, sicher und schnell. Die OP-Dauer liegt bei ca. 1 Stunde, 4 Einstiche sind erforderlich.



Wir haben auf diese Weise 34 Patienten operiert von 10/92 bis 8/96. 24 davon waren typische konservative Therapieversager mit schwerem Nikotin- und Alkoholabusus, häufig bereits mit sozialem Abstieg. Alle hatten zuvor schon wiederholt, aber nicht dauerhaft H2-Blocker oder PPI eingenommen und 13 waren zuvor schon einmal wegen positivem Helicobacter-Befund eradiziert werden. Das Durchschnittsalter betrug 45 Jahre (22 - 72 Jahre), Geschlechtsverhältnis 26/8 (männlich/weiblich), die Anamnese reichte von 6 Wochen bis über 44 Jahre, 26 Patienten hatten eine akute gastrointestinale Blutung. 13 waren helicobacterpositiv, 11 helicobacternegativ. Die postoperative Verweildauer betrug im Mittel 8 Tage (3 - 26).
Unsere Patienten wurden nach ca. 1 Jahr nachuntersucht, hierbei konnten nur 18 von 34 Patienten erfaßt werden, da bedingt durch die soziale Struktur unserer Patienten eine lückenlose Nacherfassung nicht gelang. Von den 18 Nachuntersuchten waren 7 ohne Beschwerden, 11 gaben Beschwerden im Sinne von Schmerzen oder Völlegefühl an. Diesen wurde eine Kontrollgastroskopie angeboten, 8 davon nahmen das Angebot an. Hierbei konnte in keinem Fall ein organpathologischer Befund erhoben werden, 4 waren helicobacterpositiv, 4 negativ. Insgesamt resultierte eine Ulcusheilung von mindestens 15 der nachuntersuchten 18 Patienten.
Allerdings ist die Vagotomie selten geworden, wir haben in den letzten Jahren keinen Patienten mehr auf diese Weise therapiert. Die Ursache hierfür liegen in der erfolgreichen medikamentösen Behandlung (Helicobactereradikation und Protonenpumpeninhibitoren), desweiteren in verbesserten endoskopischen Möglichkeiten zur Beherrschung der akuten Ulcusblutung.